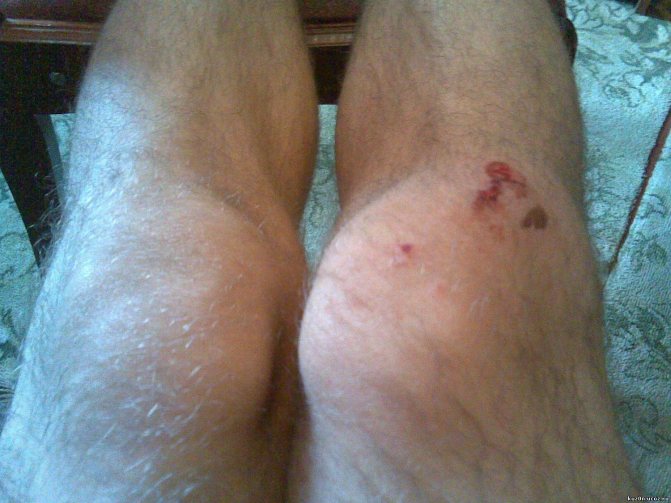
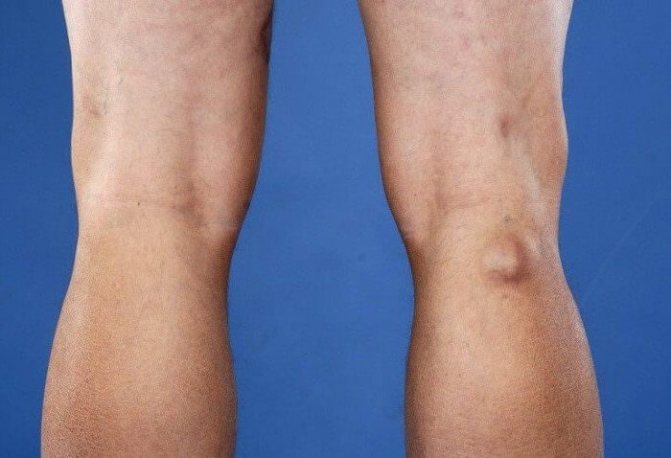
Твердая шишка под коленом – патологическое состояние, которое может бы вызвано заболеваниями опорно-двигательной системы различной этиологии. В статье мы разберем, почему возникает шишка под коленом спереди.
Выраженная шишка
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) внутрисуставные поражения обозначаются кодом M23.
Причины
Различают три типа отека в коленном суставе (аббревиатура: КС):
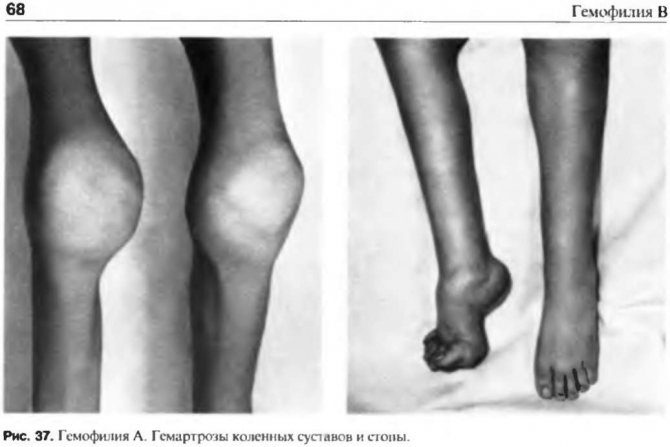
- Гемартроз – накопление крови в КС в результате открытых ран, таких как поврежденные сосуды.
- Гидратоз – накопление синовиальной жидкости. Жидкость поступает из полости за капсулой сустава.
- Пиартроз – накопление гноя в суставе, который образуется, среди прочего, в процессе воспалительных процессов и плохо заживающих ран.
Независимо от типа накопления жидкости, опухание, особенно если оно длительное и связано с другими сопутствующими симптомами (болью в колене, перегревом и покраснением), часто свидетельствует о серьезном повреждении сустава.
Гемартроз
Детальный диагноз чрезвычайно важен в таком случае, поскольку от него зависит дальнейший прогноз болезни. Диагноз можно поставить только с помощью методов визуализации:
- МРТ;
- КТ;
- рентгенографии.
Самой очевидной причиной опухшего колена является любая травма КС. Травмирования могут возникать в любом возрасте и при любой деятельности. Легкие удары, а также большинство дислокаций, обычно не являются причиной для беспокойства. Набухание в таком случае обычно является легким гидратом, если суставная капсула была повреждена во время травмы.
Однако, отек может быть более проблематичным, если он связан с падениями с большой высоты или очень неблагоприятным углом падения. Здесь, помимо обширных скоплений синовиальной жидкости, могут возникать гемартрозы. При наличии воспалительных процессов в области суставов нельзя исключать пиатроз. Часто к отеку приводят следующие травмы:
- падение во время занятий спортом или с лестницы;
- удары (например, из-за несчастных случаев на работе или в домашних условиях);
- физическое насилие;
- поражения, вызванные кратковременной перегрузкой;
- разрывы связок;
- повреждение мениска.
Другой очень распространенной причиной является остоеартроз. Артроз – это связанная со стрессом дегенерация суставов, которая возникает не только в пожилом возрасте, но может также возникнуть у молодых пациентов.
Причиной преждевременного остеоартроза КС (ОКС) является постоянное чрезмерное использование КС. Неестественная нагрузка ведет в долгосрочной перспективе к последовательному уменьшению хрящевой ткани, которая защищает кости. Следующие факторы риска увеличивают вероятность ОКС:
- возрастные признаки износа (дегенерация);
- стойкие и тяжелые нагрузки;
- чрезмерные нагрузки на колено (бег трусцой или спринтинг);
- врожденные заболевания КС;
- постоянная деформация КС (из-за избыточной массы тела или неправильной обуви);
- повторные или плохо зажившие травмы колена.
В случае артрита инфекционные процессы могут развиваться непосредственно из-за существующих ран на колене и попадать в кровоток. Существуют различные инфекционные возбудители:
- бактерии (стрептококки, стафилококки, туберкулез и боррелиозные бактерии);
- вирусы (гепатит, корь, свинка);
- грибы (кандидоз).
Чем опасны?
В первую очередь, это неконтролированные воспалительные процессы. Их прогрессирование затрагивает костную и хрящевую ткань. Для восстановления последней потребуются хондропротекторы.
Во-вторых, несет в себе опасность тромбоз или тромбофлебит. Эти осложнения проявляются самостоятельно, без комбинированного признака.
В-третьих, некоторые болезни могут иметь осложнения критического характера, такие как злокачественные опухоли. Для их удаления потребуется операция и химиотерапия.
Признаки
В дополнение к шишке на колене сбоку, вызванной артрозом, прежде всего ограничивается мобильность колена и возникают проблемы с осанкой. Постепенное уменьшение количества хрящевой ткани заставляет концы кости тереться все больше и больше, вызывая сильную боль при движении. Постоянное механическое раздражение также приводит к тому, что чаще возникают воспаления и суставные выпоты, что, в свою очередь, приводит к отеку.
Стоит знать! Около 10 миллионов человек в России страдают от симптомов остоеартроза. Болезнь является одной из наиболее распространенных причин боли в КС. Артроз может появляться в любом возрасте при чрезмерной перегрузке или серьезных расстройствах локомоторной системы пациента.
Перед и под коленной чашечкой находится бурса – полость, покрытая соединительной тканью, которая защищает КС от травм. Если синяк или длительный раздражитель (например, частая нагрузка) приводят к воспалению, внутренняя кожа бурсы выделяет больше жидкости (синовии). В результате возникает отек. При разрыве бурсы вследствие падения или удара возникает обширное кровотечение под кожей. Когда бактерии попадают в бурсу через открытую рану, она вызывает гнойное воспаление с сильной болью и покраснением.
Шишка сзади под коленкой у взрослого при инфекционном артрите указывает на значительное распространение патогенов в колене. Гнойные процессы возникают очень часто. Если инфекция не будет устранена быстро, может быть нанесен непоправимый ущерб мениску или суставной капсуле.
Важно! Если снаружи вылезают (с правой или левой стороны) другие шишки, необходимо посетить врача. Несвоевременное лечение может привести к тяжелым последствиям.
Возрастная категория подверженности болезни Шляттера
Итак, подробнее. Несмотря на то, что данная болезнь преимущественно встречается среди мальчиков, сужение гендерного разрыва происходит по мере увлечения девочек занятиями различными видами спортом. Недуг поражает любые категории подростков, занимающихся спортом в приблизительном соотношении один к пяти. Диапазон возраста в рамках подверженности данному недугу опирается на гендерный аспект, так как у девочек половое созревание происходит намного раньше, чем у мальчиков. Таким образом, у молодых ребят это может произойти в тринадцать-четырнадцать лет, а у девочек в одиннадцать-двенадцать. Болезнь коленного сустава Шляттера у подростка (можно ли заниматься спортом, рассмотрим ниже), как правило, возникает сама по себе. В результате прекращения роста костной ткани.
Среди основных факторов риска проявления болезни — возраст, пол ребенка и участие в спортивных состязаниях. Недуг чаще всего наблюдается у мальчиков. Но гендерный разрыв сокращается по мере того, как постепенно все больше девочек начинают заниматься различными видами спорта. Как проявляет себя болезнь Шляттера коленного сустава у подростка? Давайте разбираться.
Методы лечения
На переднем плане терапии находится защита пораженного колена. В дополнение к иммобилизации КС рекомендуется прекратить заниматься спортом до полного восстановления. При рецидивирующем дискомфорте и гнойных инфекциях рекомендуется постоянно менять бинты. Охлаждение (например, с помощью охлаждающих упаковок) и болеутоляющие средства (НПВП) уменьшают воспаление и снимает боль.
Исключением является гнойный, то есть бактериальный бурсит. В этом случае гной должен быть слит, чтобы предотвратить возможное распространение бактерий в организме (сепсис). Для этого требуется срочная операция под частичной анестезией, при которой большая часть бурсы удаляется (бурсэктомия). Кроме того, гнойные бурситы обычно требуют антибиотиков; монотерапия антибиотиками бывает достаточной, но только в исключительных случаях.
Хронические болевые ощущения часто хорошо реагируют на термотерапию – инфракрасный свет или теплые пакеты. При явной, стойкой опухоли содержимое бурсы можно удалить с помощью шприца. Если эти меры не оказывают долгосрочного эффекта, рекомендуется только хирургическое удаление бурсы (бурсэктомия). В отличие от гнойного бурсита, процедура может проводиться в амбулаторных условиях и в зависимости от размера даже под местной анестезией.
Альтернативная медицина
Хорошо зарекомендовали себя и альтернативные методы:
- физиотерапия;
- гомеопатия;
- иглоукалывание;
- магнитная терапия.
Какие все альтернативные виды лечения костных заболеваний, данные виды терапии обладают недоказанной эффективностью.
Диагностика
Постановка диагноза при болезни Осгуда-Шлаттера не затруднена. Наличия характерных признаков наряду с отношением ребенка к группе риска по возрасту и физической активности бывает достаточно для проведения обычного врачебного осмотра.
Дополнительно могут использоваться такие методы исследования:
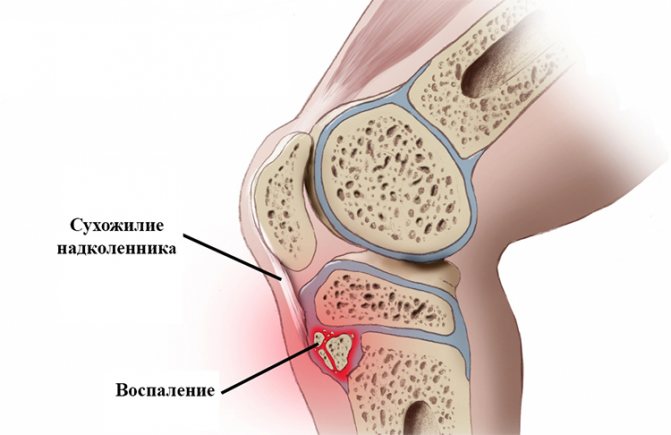
- рентген коленного сустава — с целью выявления патологий в месте крепления сухожилия надколенника;
- радиоизотопное исследование — для оценки состояния тканей и сосудов, установления места расположения очага поражения;
- УЗИ — для исключения или выявления других аналогичных патологий, в том числе установления воспалительного процесса.
Лабораторные анализы не проводятся, но иногда используются для подтверждения неинфекционного характера болезни. В особо тяжелых ситуациях может назначаться МРТ или компьютерная томография.
Болезнь Осгуда-Шлаттера не освобождает от призыва на военную службу. В призывном возрасте заболевание практически не встречается. Если симптомы на этот момент еще остаются, дается временная отсрочка до полного выздоровления (обычно 6-12 месяцев).
Профилактика
Меры профилактики возможны только при хроническом бурсите. Пациенты должны носить наколенники, если их профессиональная деятельность связана с нагрузкой на колени.
Важно! Если резко появляется мягкая шишка (утолщение ткани), возникает боль в сочленениях при сгибании или разгибании, а также отекает нога, нужно незамедлительно обращаться к врачу.
При появлении очень горячей и упругой шишки после ушиба нужно вызвать скорую помощь. Не рекомендуется делать компрессы или принимать народные средства до выяснения причины патологии. Подробные пояснения подростку, взрослому пациенту или пожилому даст лечащий врач. Если возникает сильное внешнее уплотнение шишки (в задней или передней части КС) без признаков инфекции, можно мазать место противовоспалительными медикаментами.
Симптомы
Болезнь протекает бессимптомно, имеет доброкачественный неинфекционный характер, а шишковидное образование отличается твердой неподвижной структурой. Кожные покровы не меняют свой цвет и температуру, но под ними может появиться незначительная отечность тканей.
Довольно редко встречаются клинические проявления, характеризующиеся неприятными симптомами:
- болевыми ощущениями в области большеберцовой кости и в подколенной области, которые усиливаются после повышения нагрузки на сустав и стихают после отдыха;
- повышением тонуса бедренных и других окружающих мышц.
Признаки болезни Остуда-Шлаттера проявляются только местно без ухудшения общего самочувствия подростка. Основным симптомом является появление шишки впереди под коленом.
Заболевание протекает всегда индивидуально с разной выраженностью болевого синдрома. Чаще всего страдает только одна нога, в редких случаях поражаются оба колена. Подросток может ощущать дискомфорт довольно длительный период, пока не закроются костные зоны роста. Именно постоянные неутихающие боли являются поводом к проведению диагностических и дальнейших лечебных мероприятий.
Как лечить?
Избавляться следует не от самой шишки, а от причин ее спровоцировавших. Терапия должна быть комплексной и включать:
- медицинские препараты,
- лечебную гимнастику,
- диету,
- массаж,
- физиотерапию.
По мере установления диагноза, доктором назначается комплекс процедур по лечению окостенения. Курс и вид терапии индивидуальны. В сложных случаях проводится хирургическое вмешательство. Рецепты народной медицины не дают гарантии избавления от шишки на суставе, но помогают улучшить его функциональность и усилить действия препаратов. Терапия бывает местного характера или назначаются оральные медикаменты.
ЛФК
Лечебная физкультура необходима для подбора упражнений, направленных на растяжение четырехглавой мышцы и подколенных сухожилий, что впоследствии непременно позволит снизить нагрузку на район скрепления тканей надколенника с большеберцовой костью. Упражнения, направленные на усиление мышц бедра, также способны помочь в стабилизации коленного сустава. Не лишним будет изменить свой образ жизни. Операция коленного сустава при болезни Шляттера у подростка требуется только в самых крайних случаях.
После определения причины, вызвавшей уплотнения, врач определяет схему терапии. Лечение недуга комплексное и подразумевает не только прием лекарств, но и соблюдение диеты, прохождение физиопроцедур, курса массажа.
На весь период терапии на больное колено снижают нагрузку, пользуются защитными приспособлениями или обездвиживают сустав с помощью гипсовой лонгеты.
Медикаменты
Фармакологические продукты назначаются в зависимости от причины, вызвавшей появление новообразований:
- При воспалениях и выраженном болевом синдроме пациенту прописывают нестероидные противовоспалительные препараты (НПВС) длительным курсом. Средства можно принимать в любой удобной форме: как внутрь, так и местно в виде гелей и мазей. С осторожностью данный вид лекарств назначается лицам, имеющим проблемы со свертываемостью крови и нарушениям функций ЖКТ.
- При отеках после травмы используют диуретики. Таблетки принимаются не более трех дней.
- Венотоники и средства, рассасывающие тромбы, необходимы при проблемах с сосудами. Дополнительно назначается ношение компрессионного белья.
- Сильную боль купируют с помощью внутрисуставной пункции с гормональным препаратом и Лидокаином. Укол делают не чаще двух раз в месяц.
- На протяжении всего курса лечения желательно принимать витаминно-минеральные комплексы и соблюдать диету.
Дополнительно пациенту после снятия лонгеты прописывают сеансы лечебного массажа, ЛФК, физиотерапию.
Народные средства
Методы нетрадиционной медицины подходят людям, которые имеют аллергию на аптечные препараты.
Не все болезни можно излечить с помощью народных рецептов, но их применение облегчает состояние больного до похода к врачу.
При коленных шишках наиболее действенны следующие рецепты:
- Свежее корневище хрена натереть и распарить на огне, регулярно помешивая. Остудить и выложить на чистую ткань или марлю. Компресс прикладывают на ночь к больному месту.
- Капусту мелко порубить и размять до получения сока. Смочить бинт в полученной жидкости, смазать колено и укутать его. Сверху накрыть пакетом и зафиксировать. Вместо сока можно приложить свежий капустный лист.
Дети
Из-за недостаточного развития крупной, расположенной медиально кости голени у ребенка, младше восемнадцати лет. Большинство двигательного воздействия передается на связочный аппарат колена. Такое распределение давления на сочленение, провоцирует сбой питательной функции у большеберцовой кости под коленом.
Болезнь Шляттера у детей предполагает изменение волнистости большеберцовой кости. Локализован указанный отрезок кости под коленом. Характерное анатомическое образование ответственно за присоединения к коленной чашечки. Шероховатость кости находится возле апофиза (место, которое обеспечивает развитие опорно-двигательного аппарата). Этот фактор и оказывает воздействие на развитие патологии.
Активный рост у детей
Отросток кости вблизи эпифиза имеет свои капилляры. Они отвечают за обеспечение кислородом, питательными веществами ростковой зоны. Активный рост у детей становится причиной того, что сосуды не успевают за ростом массы костей. Проявляется это нехваткой питательных веществ, гипоксией. Следствием указанного процесса считается повышение склонности костного участка к повреждениям. Он становится очень хрупким.
Организм борется с болезнью
Организм пытается своими силами справиться с болезнью. Он как-бы латает дефект, что проявляется в образовании шишки под коленом. Обычно поражается лишь одна конечность. Но бывают ситуации, когда шишки возникают под коленами обеих конечностей.
Расстройство кровоснабжения зоны шероховатости берцовой кости сопровождаться следующими нарушениями:
- омертвление шероховатости берцовой кости;
- воспаление асептического характера в зоне сумок;
- незначительные скопления крови;
- разволокнение связок коленного сочленения.
Впервые патологию описал Осгуд-Шляттер. Это произошло в начале двадцатого века. Его именем и назвали описанную болезнь. Также врачи могут использовать и другой термин рассматриваемого заболевания – остеохондропатия бугристости большеберцовой кости. Его могут применять сотрудники отделов травматологии, ортопедии. Поэтому, можно сделать вывод, что патология относится к группе остеохондропатий. Недуг имеет невоспалительный генез. Одновременно наблюдается некроз тканей костей.
Как убрать гематому на ноге после ушиба или другой травмы?
Возникновение гематомы на ноге может произойти по огромному ряду причин. Одной из самых распространённых является сильный и резкий контакт с твёрдым предметом при столкновении или падении.
Первыми признаками образования гематомы могут стать ощущения резкой боли в месте удара, которые сопровождаются опуханием и потемнением кожного покрова в ушибленном месте. Также возможно повышение температуры. В особо тяжёлых случаях наблюдается сильный синдром боли и пульсирование повреждённого места, вплоть до отказа функционирования конечности.
Причины образования кровоподтека
Появление гематомы или, как иначе её называют, кровоподтёка говорит о скоплении в подкожной клетчатке крови. Это происходит, как уже говорилось выше, из-за разрыва кровеносных сосудов и капилляров.
Появление синяков может быть не только следствием травм, но также может говорить о других нарушениях в организме например, таких, как варикозное расширение вен и повышенная уязвимость сосудов и капилляров.
Таким образом, гематомы на ногах без причины никогда не появляются и требуют осмотра специалиста, чтобы тот смог поставить правильный диагноз во избежание прогрессирования болезни.
Какие бывают синяки?
Гематомы нижней конечности подразделяются на внутреннюю и подкожную. Симптомы этих двух видов кровоподтеков практически не отличаются.
Внутренние кровоподтеки
Отличительной особенностью первой является поражение мышцы внутри. Также наблюдается боли в пострадавшей области и изменение цвета кожи. Первая помощь подразумевает использование холодного предмета, либо льда. В дальнейшем поражённый участок обрабатывают «Гепариновой мазью» или любым гелем, способным снять отёчность, и устранить кровоподтёк.
В особо тяжёлых случаях наблюдается атрофия конечности, что требует незамедлительного вмешательства опытных специалистов, так как помимо потери функциональности, это может привести к образованию гнойного скопления.
Подкожная гематома
Подкожный вид ушиба может наблюдаться в таких местах, как голень, стопа, колено, а также в области бедра. В момент резкого воздействия инородного тела на одну из описанных выше областей, происходит разрыв капилляров, что и приводит к образованию кровоподтёков на ушибленном месте. При лёгкой степени тяжести такая гематома не требует медицинского вмешательства и может быть устранена в домашних условиях.
Удар по пальцам
Гематома на пальцах ноги возникает чаще всего вследствие удара или падения на ногу тяжелых предметов и является следствием повреждения сосудов. Кровоподтек при ушибе пальца может оказаться как небольшим, так и во всю поверхность этой части конечности. При этом пострадавший ощущает резкую боль и наблюдает изменения цвета кожи в поражённом месте. Через несколько дней тёмно-синий цвет покрова может перейти в желтовато-багровый. Болевой синдром стихает.
Наличие серьёзной травмы может проявиться в отказе пальца полноценно функционировать, что приводит к трудностям, и невозможности им пошевелить. Первая помощь осуществляется с использованием льда или любым холодных предметов, способных замедлить процесс отёчности, ослабить болевой синдром, а также предотвратить увеличение гематомы. При таком виде поражения кожного покрова в обязательном порядке требуется исключить тепловое воздействие на больной участок.
Такие манипуляции должны производиться только медицинскими работниками. Возможно, потребуется и удаление ороговевшего покрова, чтобы исключить серьёзные последствия. Нагрузка на пострадавшую конечность в обязательном порядке должна быть снижена. В последующие дни обработки гематомы потребуются специальные средства и мази. Для этой процедуры вполне подойдут гели «Долобене», «Спасатель» или «Лиотон».
Определение наличия гематомы не требует специальных знаний. Главным здесь является определить степень ушиба и поражения подкожных тканей, а также отсутствие/наличие переломов. При сильной боли следует немедленно обратиться к врачу-травматологу, который сможет диагностировать степень тяжести повреждения. После медицинского осмотра и рентгеновского снимка назначаются методы лечения.
Как вылечить гематому на ноге?
Кровоподтёки в области нижней конечности проходят намного медленнее, чем на любой другой части тела. Гематомы лёгкой и средней тяжести, как правило, проходят самостоятельно, с использованием медицинских препаратов, борющихся с синяками и отёчностями, а также при помощи народных средств. Более сложные случаи потребуют физиотерапии либо операбельного вмешательства.
Традиционная медицина
При лёгкой и средней степени тяжести ушиба применяются медицинские препараты, снимающие боль и рассасывающие кровоподтёк.
Для этого прекрасно подойдут такие мази от ушибов и гематом:
- гепариновая мазь;
- Бодяга»;
- гель Лиотон;
- Долобене;
- Троксерутин и другие.
При тяжёлом протекании процесса реабилитации после ушиба, тем более, если он является внутренним, может потребоваться физиотерапия, ускоряющая процесс рассасывания. В более сложных случаях может понадобиться операция по высасыванию скопившейся жидкости и гноя. Послеоперационный период требует более длительного восстановления функций конечности, а также какие-либо нагрузки в этом случае недопустимы.
Народная медицина
Для лечения гематомы на ноге, которая образовалась после легкого ушиба или удара, можно воспользоваться народными методами.
Среди них можно выделить:
- компрессы из глины;
- соляные компрессы;
- медовые мази с полынью;
- травяные компрессы;
- уринотерапия;
- компрессы из водки.
Рецепты приготовления средств:
- Одним из самых популярных способов устранения кровоподтёков, является компресс из глины. Подойдёт абсолютно любой вид этого лечебного средства. Процедуры с глиной делают три раза в день и оставляют на пару часов на месте пораженного участка.
- Соляные компрессы. Так как соль обладает отличным свойством проницаемости под кожу и антибактериальным эффектом, то соляные компрессы очень подойдут для снятия боли и предотвратят возможные неблагоприятные последствия. В двухстах граммах воды комнатной температуры разводят полчайной ложки соли. Полученным раствором пропитывают ткань, либо марлю и прикладывают в область ушиба, обмотав сверху дополнительной плотной тканью
- Медовые мази с полынью. Это средство является отличным устранителем болевого синдрома. Делается смесь мёда с касторовым маслом и отваром полыни. Полученная мазь наносится на 15 минут два раза в день. Процедуры проделывают до устранения боли.
- Травяные компрессы. Для лечения гематомы отлично подойдёт бодяга, либо зверобой продырявленный.
- Уринотерапия. Хлопчатобумажный лоскут, либо марлевые тампоны смачиваются в моче и прикладываются на всю ночь. Сверху ткань обматывают полиэтиленом.
- Компрессы из водки. Пропитанные тампоны прикладывают к больному месту на ночь, обмотав полиэтиленовой плёнкой, и не снимают до утра.
Для более быстрого рассасывания могут накладываться тугие повязки.
Не все так просто и безболезненно
Безобидный, на первый взгляд, ушиб может со временем привести к серьёзным проблемам и осложнениям. В случае отслоения кожи, могут образовываться травматические кисты на месте ушиба, от которых можно избавиться только операбельным путём. Более тяжёлые случаи приводят к некрозу тканей, без своевременного вмешательства врачей. Внутренние гематомы могут привести к гнойным скоплениям, которые устраняются с помощью операции, антибактериальной и физиотерапии.
Профилактические меры
От травм, полученных по неосторожности не застрахован никто, но предотвратить осложнения и тяжёлые последствия под силу каждому. Правильное питание с большим содержанием в рационе овощей и молочных продуктов способствует укреплению костной и мышечной ткани, что в свою очередь предотвращает появление серьёзных травм при ударах и падениях.
Физические упражнения и спорт также помогают укреплению разных групп мышц, и делает их более эластичными, а значит менее подверженными к образованию гематом. Улучшение циркуляции крови при регулярных занятиях спортом, содействует быстрому заживлению синяков.
Коленный сустав принимает на себя постоянную высокую нагрузку, поэтому данное сочленение подвержено многим болезням и недугам. Патологическое состояние может быть как острым, так латентным. В последнем случае заболевание обнаруживается на плановых осмотрах.
Симптоматика
Возможные проявления:
- уплотнения с задней стороны колена или спереди,
- боль при пальпации,
- подвижность окостенения,
- изменения цвета,
- повышения температуры,
- уменьшения подвижности сустава,
- воспаления и покраснения близлежащих тканей от шишки,
- отечность,
- заклинивание колена.
Симптомы индивидуальны и исходят от причины возникновения уплотнения. Они могут указывать на кровоизлияния, наличие инфекции, деформации сустава и о других проблемах с коленом. На начальных стадиях шишка фактически незаметна, но ее рост сигнализирует об активном процессе развития недуга. На первых же этапах следует обратиться за консультацией к доктору.
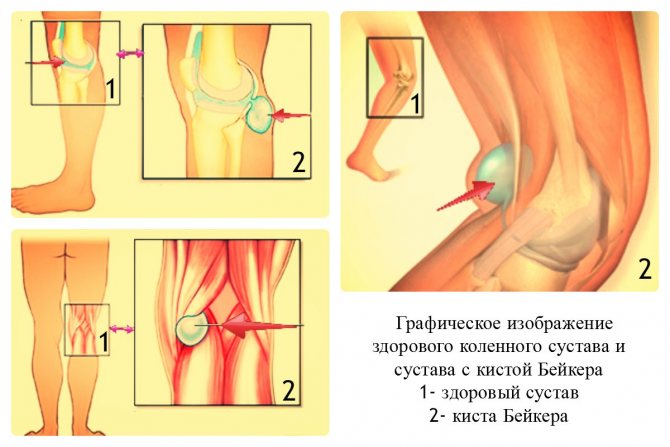
Оперативное вмешательство
Когда консервативное лечение не дает заметного улучшения либо киста разрастается снова, используют более радикальный метод борьбы – операбельное иссечение. Показания для проведения операции:
- болевой синдром, спровоцированный давлением опухоли на нервные окончания и стенки сосудов;
- ограниченность движений пораженного сустава;
- воспалительный процесс в суставной шишке;
- рецидивы гигромы.
Хирурги применяют местное обезболивание и удаляют опухоль. Общая анестезия показана, если опухоль располагается в труднодоступном месте или возраст пациента превышает 55 лет. Процедура обычно проводится амбулаторно и выполняется несколькими способами:
- аспирация. Предполагает помещение иглы в опухоль, извлечение жидкого материала, введение стероидного (противовоспалительного) препарата, а затем шинирование конечности для полного обездвиживания. Жидкость внутри кисты подобна той, что естественным образом вырабатывается в суставах. Поэтому ее удаление приравнивается к удалению самой кисты. Однако нужно понимать, если ее «корень» не будет разрушен, риск рецидива очень велик;
- открытая хирургия. Через небольшой надрез гигрома удаляется вместе с ножкой, что минимизирует риск повторного ее появления;
- лапароскопия. Малоинвазивная хирургия с применением лапароскопа. Вмешательство менее болезненно, чем открытая хирургия, не требует длительного восстановления;
- выпаивание лазером. При проведении операции врач использует углекислотный лазер, при помощи которого происходит рассечение кожных покровов. Оперативно удаляется капсула с серозной жидкостью, затем тщательно зашивается сделанный лазером надрез. Времени операция занимает до получаса, проводится под местной или общей анестезией. Этот метод предпочтительно использовать, если гигрома локализуется в зоне запястья.
Препателлярный бурсит
Воспаление синовиальной сумки, расположенной на передней поверхности коленного сустава, перед надколенником. Причина – нагрузки, механические травмы (удары, ушибы), хронические заболевания (артрит, артроз).
Шишка при бурсите – результат асептического или септического (инфекционного) воспаления, из-за чего в полости бурсы скапливается экссудат (жидкость). Асептический бурсит чаще всего не осложняет жизнь больного – шишка спереди под коленом обычно небольшая, безболезненная, может увеличиваться после физических нагрузок, изредка вызывает неприятные ощущения, дискомфорт при сгибании колена.
- острая, дергающая боль в области бурсы;
- припухлость, отечность и покраснение сустава;
- боль при сгибании и разгибании колена;
- повышение температуры;
- признаки интоксикации (слабость, потливость, отсутствие аппетита).
Прогноз: при своевременном обращении (чем раньше, тем лучше) препателлярный бурсит излечивается полностью в 90–95 % случаев. Инфекционный может стать причиной опасных осложнений:
- прорыва гноя в полость сустава (гнойный артрит);
- в прилежащие ткани (абсцесс, флегмона);
- общего заражения (сепсиса).
Возможные осложнения
Осложнения болезни встречаются крайне редко. Они могут включать в себя наличие хронической боли, либо локальную припухлость, которые подлежат лечению посредством наложения холодных компрессов. Часто бывает, что даже после того, как симптомы исчезают, может сохраниться костная шишка на голени в районе припухлости. Этот бугорок может оставаться в той или иной степени в течение всей жизни человека, но, как правило, не влияет и не нарушает здоровую деятельность колена.
Берут ли в армию с болезнью Шляттера коленного сустава у подростка? Это часто задаваемый вопрос. Все зависит от того, как протекает болезнь. При запущенной стадии, даже после всех выполненных процедур, сустав не будет нормально функционировать. Все изменения в костных тканях врачом фиксируются. На военной комиссии призывник должен предоставить отдельную выписку, где будет указано наличие функциональных изменений костной ткани берцовой кости. Это является гарантией того, что в армию идти не придется.
Частые вопросы
Что может быть причиной образования шишки под коленкой?
Образование шишки под коленкой может быть вызвано различными причинами, включая травму, воспаление суставов, кисты или опухоли.
Какие симптомы могут сопровождать образование шишки под коленкой?
Симптомы, связанные с образованием шишки под коленкой, могут включать боль, отек, покраснение, ограничение движения и появление грубой или мягкой опухоли.
Когда следует обратиться к врачу, если образовалась шишка под коленкой?
Если шишка под коленкой вызывает сильную боль, значительный отек, нарушение движения или не исчезает в течение нескольких дней, следует обратиться к врачу для диагностики и лечения.
Какие методы лечения могут быть применены для образования шишки под коленкой?
Лечение шишки под коленкой зависит от ее причины. Врач может рекомендовать применение лекарственных препаратов, физиотерапию, массаж, упражнения растяжки, холодовые или тепловые компрессы, а в некоторых случаях может потребоваться хирургическое вмешательство.
Как можно предотвратить образование шишки под коленкой?
Для предотвращения образования шишки под коленкой рекомендуется избегать травм и перенапряжения суставов, носить удобную обувь, делать разминку и растяжку перед физическими нагрузками, а также следить за своим весом и поддерживать здоровый образ жизни.
Полезные советы
СОВЕТ №1
Если у вас образовалась шишка под коленкой, первым делом стоит обратиться к врачу для профессиональной консультации и диагностики. Только специалист сможет определить причину образования шишки и назначить соответствующее лечение.
СОВЕТ №2
В случае, если шишка не вызывает болевых ощущений и не причиняет дискомфорта, можно попробовать применить холодные компрессы. Нанесите на область шишки лед или холодный гель и оставьте на несколько минут. Это поможет снизить отек и уменьшить воспаление.
СОВЕТ №3
Если шишка вызывает болезненные ощущения или у вас наблюдается ограничение движения, рекомендуется соблюдать покой и избегать нагрузок на колено. В таких случаях может быть полезно носить эластичный бандаж или использовать специальные подушечки для снятия нагрузки с колена.